Периваскулярное фиброобразование характеризуется образованием соединительной ткани вокруг сосудов, что может быть вызвано различными воспалительными процессами, включая серозное воспаление. Это состояние часто возникает в ответ на повреждение тканей, инфекцию или иммунные реакции, приводя к изменению структуры сосудов и окружающих тканей.
Серозное воспаление, в свою очередь, представляет собой тип воспалительной реакции, при которой в ткани выделяется серозная жидкость, богатая белками. Это может приводить к отёкам и нарушению функции пораженных органов, а также к дальнейшему фиброзу и изменению периваскулярной архитектуры.
- Определение: Периваскулярное фиброобразование является патологическим состоянием, характеризующимся образованием фиброзной ткани вокруг сосудов.
- Причины: Может быть вызвано хроническим серозным воспалением, инфекциями, травмами или аутоиммунными процессами.
- Механизм развития: Воспаление ведет к активации фибробластов, что приводит к синтезу коллагена и образованию фиброзной ткани.
- Клинические проявления: Симптомы могут включать боль, отеки и функциональные нарушения пораженных органов.
- Диагностика: Основные методы — УЗИ, МРТ и биопсия для оценки степени фиброзирования и воспаления.
- Лечение: Включает антибактериальную терапию, противовоспалительные препараты и, в некоторых случаях, хирургическое вмешательство.
Эпиретинальный фиброз глаза
Эпиретинальный фиброз — это распространенное заболевание сетчатки глаза, наблюдаемое у 7% населения, в основном среди людей среднего и пожилого возраста. Данная болезнь была впервые зафиксирована российским ученым Ивановым в 1896 году. С течением времени эпиретинальный фиброз стал известен под несколькими терминами: целлофановая макулопатия, макулярный фиброз, макулярная складка и эпиретинальная мембрана. Все эти названия отражают анатомические и клинические характеристики болезни.
Оптическая система глаза устроена так, что световые лучи, отражаясь от объектов окружающей среды, попадают на сетчатку. Эта часть глаза отвечает за восприятие визуальных сигналов и их преобразование. В дальнейшем эти импульсы передаются в мозг, где у человека формируется четкое изображение. Однако любые нарушения в сетчатке могут нарушить работу этой сложной системы. Эпиретинальный фиброз — одно из подобных состояний.
 | 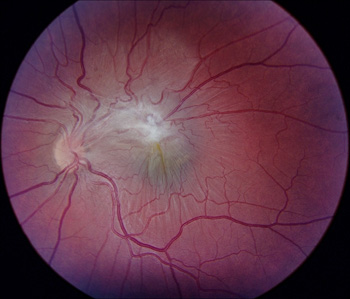 |
| Эпиретинальный фиброз глаза | |
Что представляет собой эпиретинальный фиброз?
Эпиретинальный фиброз характеризуется возникновением на внутренней поверхности центральной области сетчатки прозрачной мембраны, состоящей из клеток соединительной ткани. Эти мембраны имеют способность сокращаться, что может приводить к образованию ретинальных складок и изменению естественной формы сетчатки, что, в свою очередь, ухудшает зрение и вызывает метаморфопсии из-за тракционного воздействия на более глубокие слои сетчатки.
Единого теоретического обоснования, объясняющего причины и механизмы развития эпиретинального фиброза, в настоящее время нет. Согласно общепринятой теории Roth A.M. и Foos R.Y. основным пусковым механизмом развития данного заболевания является частичная отслойка стекловидного тела с ее патологической адгезией к макулярной зоне сетчатки.
Сейчас известно, что примерно 70% всех случаев эпиретинального фиброза связано с задней отслойкой стекловидного тела. Чаще всего это состояние наблюдается у пожилых людей и развивается без других глазных заболеваний и называется идиопатическим эпиретинальным фиброзом. Однако заболевание может Встречаться на фоне разных глазных патологий, что дало право офтальмохирургам использовать термин вторичный эпиретинальный фиброз, то есть связанный с другими офтальмологическими состояниями:
- Диабетическая ретинопатия;
- Кровоизлияния в стекловидное тело;
- Воспалительные заболевания глаза (иридоциклиты, панувеиты, увеиты);
- Тромбоз вен сетчатки или их ветвей;
- Разрывы или отслойки сетчатки;
- Травмы глаза;
- Офтальмологические операции в анамнезе.
 |
| Плотные соединительно-тканные мембраны на поверхности сетчатки |
Согласно статистике риск эпиретинального фиброза сетчатки увеличивается с возрастом. Исследования показали, что данная патология манифестирует у 2% пациентов старше 50 лет. У людей старше 75 лет этот показатель уже равняется 20%. Одинаково подвержены заболеванию как мужчины, так и женщины. В 10-20% случаев имеет место билатеральное поражение, то есть эпиретинальный фиброз развивается на двух глазах, но степень тяжести проявлений при этом может быть различной.
Периваскулярное фиброобразование представляет собой сложный патологический процесс, который возникает в ответ на повреждение сосудистой стенки и может развиваться в условиях серозного воспаления. Я, как эксперт в данной области, отмечаю, что это состояние часто связано с реакцией организма на воспалительные медиаторы и цитокины, что приводит к активации фибробластов и последующему образованию фиброзной ткани вокруг сосудов. Отложение коллагена и других внеклеточных матриксов может вызывать сужение просвета сосудов и нарушать нормальное кровоснабжение, что в свою очередь влияет на функциональное состояние окружающих тканей.
При серозном воспалении активация иммунного ответа приводит к драматическим изменениям в местной гемодинамике и увеличению проницаемости сосудов. Это создает предрасположенные условия для периваскулярного фиброобразования, где воспалительные клетки, такие как макрофаги и лимфоциты, играют ключевую роль в инициировании и поддержании фиброзного процесса. Выделяемые ими факторы роста активируют синтез внеклеточного матрикса и, таким образом, способствуют прогрессированию фиброзной реакции.
В результате периваскулярное фиброобразование может приводить к различным клиническим проявлениям в зависимости от локализации процесса и степени выраженности. Я подчеркиваю важность ранней диагностики и коррекции данного состояния, так как игнорирование патологических изменений может привести к необратимым последствиям, таким как ишемия тканей или развитие хронического воспаления. Понимание механизмов этого процесса становится основой для разработки эффективных методов лечения, направленных на предотвращение фиброза и восстановление нормальной функции тканей.
Фиброз
Фиброз: причины, симптомы, диагностика и методы терапии.
Определение
Фиброз — это патологический процесс, при котором происходит неумеренное разрастание соединительной ткани, ведущее к образованию рубцов в различных органах. Избыточное деление клеток, которое происходит на фоне воспалительного процесса, нарушает механизмы заживления тканей и приводит к образованию рубцовой ткани. Такое состояние организма можно рассматривать как защитную реакцию, направленную на изоляцию воспалительного очага и предотвращение его распространения.
Рубцовая ткань состоит, в основном, из коллагена и отличается от замещаемых тканей снижением функциональных возможностей. Например, рубцы на коже более подвержены воздействию ультрафиолетового излучения, не имеют потовых желез и волосяных фолликул, а рубцовая ткань в сердечной мышце после инфаркта не участвует в сокращении и может провоцировать сердечную недостаточность.
Фиброз способен поражать любые ткани и органы, но чаще всего встречается фиброз легких, печени, почек и сердца.
Причины возникновения фиброза
Фиброз может развиваться вследствие различных факторов, включая инфекционные и вирусные заболевания, обменные расстройства, аллергии, облучение, травмы, хирургические вмешательства, воспалительные процессы, действия некоторых медикаментов и токсинов, а также некоторые генетические и неинфекционные болезни (к примеру, жировая болезнь печени может стать причиной фибротических изменений).
Легочный фиброз (пневмосклероз) относится к состояниям, при которых снижается эластичность и растяжимость легочной ткани, затрудняется прохождение кислорода и углекислого газа через стенку альвеол (легочных пузырьков, в которых происходит контакт вдыхаемого воздуха с кровью). Может возникать как вторичное состояние при других заболеваниях, но в большинстве случаев его основная причина не ясна, поэтому используется термин идиопатический легочный фиброз.

Фиброз печени
Фиброз печени — это рубцовая ткань и узелки, которые замещают ткань печени и нарушают ее функцию. Состояние обычно сопровождает алкоголизм, жировую болезнь печени, гепатит B или C. Каждый раз, когда печень подвергается стрессу или травме, запускается процесс регенерации и при этом образуется рубцовая ткань.
По мере увеличения рубцовой ткани, функции печени ухудшаются, и в результате прогрессирования фиброза может развиться цирроз.
Сердечный фиброз
Фиброз формируется в тех областях сердца, которые были повреждены в результате инфаркта миокарда. Сердечный фиброз увеличивает риск сердечной недостаточности.
Фиброз средостения
Эта форма фиброза характеризуется кальцинированным фиброзом лимфатических узлов, который может блокировать дыхательные каналы и кровеносные сосуды.
Фиброз забрюшинной полости
Относится к фиброзу мягких тканей забрюшинного пространства, таких как аорта, почки и другие структуры.
Фиброз костного мозга
Миелофиброз — это рубцы в костном мозге, препятствующие нормальному образованию клеток крови.
Рубцовая ткань, которая образуется на коже в ответ на травму, называется келоидом.
Склеродермия или системный склероз
Склеродермия — это аутоиммунное заболевание соединительной ткани, которое затрагивает первоначально кожу, а иногда — и другие органы, включая почки, сердце и легкие.
Фиброзная дисплазия кости
Существует мнение, что фиброзная дисплазия кости является следствием мутаций в генах. В основном это заболевание проявляется при рождении, хотя имеются редкие случаи, когда первые симптомы диагностируются у взрослых.
Фиброзные изменения при новой коронавирусной инфекции COVID 19
Проблема фиброза стала особенно актуальной в свете последствий новой коронавирусной инфекции. У 27-45% пациентов, переболевших, наблюдаются явления фиброза в системе дыхания и сердечно-сосудистой системе, что может быть связано со многими неблагоприятными последствиями этого заболевания.

Данная инфекция вызывает гипоксию, то есть кислородное голодание. Системный воспалительный ответ, вызванный вирусом, в том числе через цитокиновый шторм, также может затрагивать мозг, носоглотку, глаза, сердце, кровеносные сосуды, печень, почки и кишечник — фактически все жизненно важные органы.
Классификация заболевания
Фиброз классифицируется в зависимости от пораженного органа.
- фиброторакс;
- легочный фиброз:
- муковисцидоз,
- идиопатический легочный фиброз;
- переходный фиброз – завершающая стадия фиброза печени, возникающая при прогрессировании хронических заболеваний печени;
- цирроз.
- глиальный шрам.
- фиброз миокарда:
- интерстициальный фиброз, возникающий при застойной сердечной недостаточности, гипертонии и старении;
- замещающий фиброз, возникающий после инфаркта миокарда.
- артериальная жесткость;
- фиброзная дисплазия костей;
- артрофиброз (коленного, плечевого и других суставов);
- хроническая болезнь почек;
- болезнь Крона;
- контрактура Дюпюитрена;
- келоидные рубцы на коже;
- фиброз средостения;
- миелофиброз костного мозга;
- фиброзные изменения молочной железы;
- болезнь Пейрони;
- нефрогенный системный фиброз кожи;
- прогрессирующий массивный фиброз легких — осложнение, возникающее при пневмокониозе угольщиков;
- забрюшинный фиброз;
- склеродермия / системный склероз;
- некоторые виды адгезивного капсулита.
- Очаговый фиброз – это локализованное разрастание соединительной ткани с четкими границами, возможным формированием нескольких очагов на одном типе ткани. Этот вид может рассматриваться как первая стадия диффузного фиброза.
- Тотальный, либо диффузный фиброз – характеризуется обширным поражением ткани различных органов и чаще всего диагностируется на поздних стадиях заболевания.
- Кистозный фиброз, который рассматривается как отдельная патология, возникающая из-за обменных нарушений.
Пневмофиброз чаще всего проявляется одышкой, которая сначала возникает только во время активных физических нагрузок, а по мере прогрессирования процесса даже в покое. Состояние пациента характеризуется как средней тяжести: поступают жалобы на слабость и быструю утомляемость. При выраженном патологическом процессе развивается сопутствующее заболевание — легочное сердце. Наиболее часто фиброз формируется в корнях легких и крупных бронхах.
Фиброз печени выражается в повышении давления в системе печени (портальной гипертензии). Этот тип гипертензии сложно поддается лечению, у пациента наблюдаются отеки, асцит (скопление жидкости в животе), увеличиваются печень и селезенка, появляются жалобы на тяжесть в правом боку и выраженный зуд кожи. В дальнейшем проявляются разнообразные кожные высыпания.
Фиброз молочной железы (развивается только у женщин) характеризуется ощутимыми уплотнениями в ткани груди. Внешне это может проявляться гиперемией кожи над пораженной областью.

При фиброзе матки (фиброматозе матки) ее структурные слои заменяются соединительной тканью. Женщину могут беспокоить кровянистые выделения в середине цикла, более сильные болезненные ощущения во время менструации, дискомфорт при половом акте.
Фиброз суставов проявляется стеснением движений и болевыми ощущениями в области коленей, запястий и бедер.
Фиброз сухожилий может привести к таким состояниям, как контрактура Дюпюитрена (ладонный фиброматоз), которая вызывает деформацию пальцев рук.
Диагностика фиброза
В зависимости от локализации и причин фиброзных изменений, могут потребоваться различные методы диагностики:
№ 3ФТ Диагностика патологии печени без биопсии: ФиброМакс, ФиброТест, СтеатоСкрин
ФиброТест (FibroTest) представляет собой набор тестов для оценки степени гистологической активности при наиболее распространенных формах заболеваний печени. Диагностика проводится БЕЗ.
Симптомы серомы могут быть следующими:
- локальная отечность послеоперационного шва;
- неприятные ощущения распирания, стянутости;
- При изменении положения тела из горизонтального в вертикальное и наоборот, а также при повороте на бок возникает ощущение, напоминающее переливание жидкости (такой симптом наблюдается при крупных серомах).
Когда серома достигает значительных размеров, может наблюдаться слабое повышение температуры тела — до 37,5°C.
Причины серомы
Формирование серомы всегда связано с проведением хирургического вмешательства и травмами мягких тканей. Вероятность появления серомы увеличивается после проведения мастэктомии (удаление молочной железы), абдоминопластики (широкое иссечение подкожно-жировой клетчатки в области живота), герниопластики (хирургическое лечение грыж), а также после операций на ногах и других вмешательств. После лапароскопических операций серомы возникают гораздо реже, чем после более традиционных хирургических процедур с обширным вскрытием тканей скальпелем.
Серома в матке может быть результатом проведенного кесарева сечения (КС), консервативной миомэктомии (удаления миоматозных узлов), пластики послеоперационного рубца и других операций на органах малого таза.
Долгое время считали, что одной из причин образования серомы является локальное накопление лимфатической жидкости, связанное с пересечением лимфатических сосудов во время операции. Однако на сегодняшний день серома рассматривается как следствие асептического воспалительного процесса, возникающего в ответ на хирургическую рану. Это состояние чаще наблюдается у пациентов с избыточным весом и сопутствующими заболеваниями, особенно при недостаточно контролируемом диабете.
Серозное и фибринозное воспаление:причины,характеристика экссудата, примеры, осложнения ,исходы
Серозное воспаление характеризуется образованием экссудата,содержащего дол 2% белков и небольшое количество клеточных элементов. Течение,как правило,острое .Возникает чаще в серозных полостях,слизистых и мозговых оболочках,реже-во внутренних органах и коже. Морфологическая картина.
В серозных полостях скапливается серозный экссудат — мутная жидкость, содержащая малое количество клеточных элементов, среди которых в основном находятся отторгнутые клетки мезотелия и единичные нейтрофилы, а оболочки становятся гиперемированными. При воспалительных процессах слизистых оболочек к экссудату добавляется слизь и отторгнутые эпителиальные клетки, что приводит к серозному катару.
Причинами серозного воспаления могут быть различные инфекционные агенты (микобактерии туберкулеза, диплококк Френкеля, менингококк), а Влияние термических и химических факторов, аутоинтоксикация. Обычно исход серозного воспаления является положительным. Даже достаточно большое количество экссудата может растворяться. Внутри органов (печень, сердце, почки) при хроническом течение серозного воспаления иногда возникает склероз. Его значение определяется степенью функциональных нарушений. В полости сердца выпот затрудняет работу органа, а в плевральной полости может привести к коллапсу легкого.
Фиброзное воспаление характеризуется образованием экссудата,богатого фибриногеном,который в пораженной ткани превращается в фибрин. Этому процессу способствует высвобождение в зоне некроза большого количества тробмопластина. Локализуется фибринозное воспаление в слизистых и серозных оболочках,реже-в толще органа. Морфологическая картина. На поверхности слизистой или серозной оболочки появляется белесовато-серая пленка. В зависимости от глубины некроза,вида эпителия пленка может быть связана с подлежащими тканями рыхло и поэтому легко отделяется либо прочно и поэтому отделяется с трудом. В первом случае говорят о крупозном,а во втором-о дифтеритическом варианте воспаления.
Крупозное воспаление возникает при неглубоком некрозе тканей с пропитыванием некротических масс фибрином. Образуется пленка, которая рыхло соединяет слизистую или серозную оболочку с подлежащими тканями, делая их тусклыми. Слизистая оболочка при этом утолщается и набухает. Серозная оболочка становится шероховатой, покрытой волокнистыми нитями фибрина.
Дифтеритическое воспаление развивается при глубоком некрозе ткани и пропитывании некротических масс фибрином. Оно развивается на слизистых оболочках .Фибринозная пленка плотно спаяна с подлежащей тканью, при отторжении ее вознакает глубокий дефект. Причины фибринозного воспаления разные:оно может вызываться диплококками Франкеля, стрептококками и стафилококками, возбудителями дифтерии и дизентерии, микобактерии туберкулеза. Исход фибринозного воспаления неодинаков. На слизистых оболочках после отторжения пленок остаются разной глубины дефекты-язвы,при крупозном воспалении они поверхностные, при дифтеритическом-глубокие и оставляют после себя рубцовые измнения. На серозных оболочках возможно рассасывание фиброзного экссудата. Нередко массы фибрина подвергаются подвергаются организации. В исходе фибринозного воспаления может произойти полное зарастание серозной полости соединительной тканью-ее облитерация.
Гнилостное и геморрагическое воспаление, а также катаральное воспаление.
Гнилостное воспаление развивается при проникновении в область воспаления гнилостных бактерий, которые способствуют разложению тканей с образованием неприятно пахнущих газов.
Геморрагическое возникает , когда экссудат содержит большое количество эритроцитов. При таком виде воспаления повышается проницаемость микрососудов, характкрен и отрицательный хемотаксис в отношении нейтрофилов. Возникает при: сибирской язве, чуме, гриппе и т. д.. исход зависит от вызвавшей причины.
Гнойное воспаление.
Отличительная черта экссудата- большое количество нейтрофилов. В них развивается жировой фонероз. Этиология: кокки. Химические агенты, брюшнотифная палочка. Гнойное воспаление может быть в любых органах и тканях.
Виды: ограниченное (очаговое), фурункул, карбункул, распространенная флегмона.
Абсцесс — это гнойное воспаление, при котором происходит расплавление тканей, образующее полость, заполненную гноем. Вокруг абсцесса из грануляционной ткани через капилляры поступают лейкоциты, которые частично удаляют продукты распада. Его называют пиогенной мембраной.
При длительной грануляции по периферии созрастают в зрелую волокнистую ткань и ст. абсцесса- образуется двуслойное срастание. Исход: выход гноя на поверхность тела или полости. После прорыва возможно рубцевание полости. Если спадания стенок нет, то образуется свищ.
Флегмона – это диффузное гнойное воспаление с пропитыванием и расплавлением тканей, чаще всего возникает в подкожно-жировой клетчатке и межмышечных прослойках. Она может быть мягкой (при преобладании лизиса) и твердой (при наличии коагуляционного некроза). Потенциальные осложнения: тромбоз артерий, некроз ткани, гнойный тромбофлебит. Гистолиз в области воспаления может привести к кровотечениям и интоксикации. Исход – положительный: петрификация, организация, инкапсуляция.
Продуктивное воспаление.
Данная форма воспаления характеризуется преобладанием пролиферации и трансформации клеточных элементов. Явным признаком является инфильтрация мононуклеарами, макрофагами, лимфоцитами, плазмоцитами, а также пролиферация фибробластов. Причины включают различные биологические факторы (вирусы, бактерии, грибы, паразиты), а также физические и химические (например, оксид кремния) воздействия.
Патогенез включает пролиферацию клеток, происходящих из гематогенного и гистиогенного источников. Моноциты начинают свою миграцию на ранних этапах, становятся преобладающими, а затем трансформируются в макрофаги, которые синтезируют метаболиты — некоторые из них токсичны, другие способствуют притоку клеток различных типов: нейтрофилов, лимфоцитов. Макрофаги выполняют функцию фагоцитоза.
Плазмоциты секретитруют ат, лифоциты участыуют в клеточных и антительных иммунных реакциях. Фибробласты осуществляют синтез коллагена. Виды продуктивного воспаления: диффузное, гранулематозное, воспалительное гиперпластическое разрастание, воспаление вокруг инородных тел и живых паразитов.
Диффузное воспаление характеризуется образованием в межуточной ткани инфильтратов, состоящих из лимфоцитов, гистиоцитов и моноцитов. В паренхиме при этом наблюдаются дистрофия, ишемия, повышенное количество лимфоцитов, а селезенка увеличена и приобретает ржавый оттенок. Исход: при остром течении — реституция, при хроническом — склероз.
Гиперпластич. разрастания- разрастание слизистой с выраженной гистиоцитарной инфильтрацией. Выросты железистого эпителия- полипы. Выросты многослойного эпителия- кандилома. Значение- предраковый процесс.
Гранулематозное воспаление.
Гранулематозное воспаление (образование узелков) возникает в результате пролиферации и трансформации клеток, способных к фагоцитозу. Морфогенез включает накопление моноцитов в области воспаления, превращение их в макрофаги, трансформацию макрофагов в эпителиоидные клетки и слияние этих клеток в гигантские многоядерные структуры. Таким образом гранулемы классифицируются на макрофагальные, эпителиоидно-клеточные и гигантоклеточные. В зависимости от уровня обмена, гранулемы бывают с низким уровнем обмена (возникают при воздействии инертных веществ, в основном представлены гигантоклеточными) и с высоким уровнем обмена (чаще с эпителиоидными клетками). Классификация осуществляется по этиологии — инфекционной, неинфекционной и неизвестной; по течению: острые — брюшной тиф, бешенство, энцефалит, полиомиелит, и хронические — ревматизм, ревматоидный артрит, бруцелез, микозы; по происхождению: специфические и неспецифические
Препарат № 65серозное воспаление легкого/воспалительный отек
Микроскопическая картина: большая часть альвеол наполняется бледно-розовой массой, что указывает на отек; некоторые капилляры расширены и полны, соединительная ткань отекает.
Макрокартина: Легкие не спавшиеся, бледно-серо-красного цвета, тестоватой консистенции. Под плеврой видны мелкие точечные кровоизлияния, обнаруживают кровоизлияния, с поверхности разреза и из бронхов выделяется и стекает пенистая мутноватая жидкость. Поверхность разреза гладкая, с выступающими студневидными тяжами интерстициальной соединительной ткани, пропитанной серозным экссудатом.
1. Альтерация — клетки, отторгнутые из эпителия, находятся в просвете альвеол;
2. Экспссудация — отек альвеол, диапедез эритроцитов, миграция лейкоцитов;
3. пролиферация — утолщение стенки сосудов.


Катаральное воспаление
Причины
Основной причиной формирования эпиретинальной мембраны является удаление вещества стекловидного тела от поверхности сетчатки. Обычно такие изменения характерны для пациентов старше пятидесяти лет. При этом риск этой патологии с возрастом увеличивается.
К тому же эпиретинальный фиброз может быть следствием различных заболеваний глаз, таких как увеит или отслойка сетчатки. У ряда пациентов с сахарным диабетом (в частности при диабетической ретинопатии) вероятность образования эпимакулярной мембраны возрастает. Другие возможные причины включают травмы глазного яблока и оперативные вмешательства при офтальмологических патологиях.
Проявления эпиретинального фиброза
Эпимакулярная мембрана нарушает зрительные функции в различной степени, начиная от легкого ухудшения до серьезных нарушений. Часто пациенты выражают недовольство из-за снижения четкости изображения и искажения контуров предметов. У них могут возникать трудности при чтении, особенно мелкого текста, а также проблемы с разглядом мелких объектов. Размеры слепого пятна могут увеличиваться. Чаще всего эпиретинальный фиброз возникает односторонне, при этом патологические изменения со временем могут не прогрессировать.
Для диагностики заболевания достаточно провести офтальмоскопию и тщательно осмотреть структуры глазного дна. Для установки верного диагноза также нужно выполнить ангиографию. В далеко зашедших случаях при этом выявляют различные изменения, включая отек макулы.
Дополнительные методы, такие как флуоресцентная ангиография, позволяют исключить другие глазные заболевания. Также можно провести оптическую когерентную томографию, помогающую измерить толщину макулы и выявить признаки макулярного отека.

Признаки и симптомы фиброза печени
Раннюю стадию фиброза трудно диагностировать, так как часто она протекает бессимптомно. По анализу крови – уровню печеночных ферментов АЛТ и АСТ в крови — можно судить о выраженности фиброза. Считается, что уровень АСТ имеет более сильную связь с фиброзом, чем уровень АЛТ. Соотношение АСТ/АЛТ>1 является достоверным показателем выраженной стадии фиброза печени (в том числе цирроза печени).
На начальной стадии печеночной недостаточности при фиброзе наблюдается увеличение размеров печени. В дальнейшем отмечается снижение уровня лейкоцитов, тромбоцитов и эритроцитов, что приводит к развитию анемии и тромбоцитопении. Показателем, указывающим на переход заболевания к более тяжелой стадии цирроза, служат увеличение селезенки, варикозное расширение вен в пищеводе и их возможные кровотечения.
Диагностика фиброза печени
Эластометрия (также известная как эластография или фибросканирование) является современным неинвазивным и наиболее точным методом исследования, заменяющим биопсию. Процедура выполняется на ультразвуковом аппарате ФиброСкан, который позволяет измерять плотность печеночной ткани (ее жесткость и эластичность). Время проведения процедуры составляет около 15 минут и напоминает ультразвуковую диагностику, без наличия каких-либо ограничений. Результаты представлены в виде степени фиброза по шкале МЕТАВИР от 0 до 4, где 4 — соответствует циррозу.
УЗИ органов брюшной полости позволяет оценить не только размеры печени, которые увеличиваются при наличии воспалительного процесса, но и структуру печеночной ткани, внутреннее кровообращение (скорость и давление в портальной вене, ширину просвета сосудов, размеры селезенки). Это прямые показатели состояния печени — насколько она далеко или близко от цирроза.
Для точной оценки степени ожирения печени (жирового гепатоза) с использованием аппарата фиброскан проводятся исследования при выявлении признаков жирового гепатоза на ультразвуковом сканировании или по результатам биохимических анализов крови, показывающих наличие данного заболевания.
Вопросы по теме
Каковы возможные причины периваскулярного фиброобразования в контексте серозного воспаления?
Периваскулярное фиброобразование может быть связано с различными факторами, включая хронические воспалительные процессы, инфекционные заболевания и аутоиммунные расстройства. Также возможно, что механические повреждения или токсические воздействия на ткань стимулируют фибробласты к избыточной продукции коллагена и других внеклеточных матриксов. Важно отметить, что при серозном воспалении такие изменения могут служить попыткой организма минимизировать повреждения и восстановить целостность тканей.
Как периваскулярное фиброобразование влияет на функциональность кровеносных сосудов?
Периваскулярное фиброобразование может негативно сказываться на функциональности кровеносных сосудов. Увеличение объема соединительной ткани в периваскулярной области может приводить к сужению просвета сосудов, увеличению их жесткости и снижению эластичности. Это в свою очередь может привести к нарушению кровоснабжения, ухудшению обменных процессов и проявлению различных симптомов, таких как боль или отеки. В тяжелых случаях, если периваскулярное фиброобразование затрагивает критические сосуды, это может привести к серьезным последствиям, включая ишемию.
Какие методы терапии применяются для лечения состояний, связанных с периваскулярным фиброобразованием? Решает ли эта проблема хирургическое вмешательство?
Терапия периваскулярного фиброобразования зависит от основной причины и степени выраженности заболевания. В большинстве случаев используются консервативные методы, такие как противовоспалительные препараты, физиотерапия и иммуномодуляторы, которые помогают снизить воспалительный процесс и замедлить или остановить прогрессирование фиброобразования. Однако в ситуациях, когда периваскулярное фиброобразование приводит к значительной обструкции сосуда или вызывает серьезные осложнения, может потребоваться хирургическое вмешательство. Операции направлены на восстановление нормального кровотока и устранение фиброзных изменений, однако решение о хирургическом лечении принимает врач на основе клинической картины и индивидуальных показателей пациента.






